皆さんご承知の通り、生活習慣病の危険因子=リスクファクターの指標としては、体重(腹囲)増加、血糖値・血圧・血中の脂質の上昇が知られています。
高血圧や糖尿病にならない簡単な方法
定期健診で、これらの上昇や上昇傾向を指摘されるようになるのが、中年期~高齢初期の場合が多いのです。急に過体重や肥満にはなりません。
若い時からの生活習慣が集積して、特に、運動不足と過食過飲によって少しずつ太っていきます。
それが悪い実を結ぶのが中年期~高齢初期で、体重以外のリスクファクターである血糖値・血圧・血中の脂質も正常上限を超えてくるのです。
もしもあなたが、血圧や血糖値が上がり始め、高血圧や2型糖尿病を発病する境界であることを定期健診などで指摘されたら、ぜひ体重計に乗って、体重とBMIを測る習慣をつけてください。
過体重や肥満になると、全身の脂肪組織が慢性的に炎症をしている状態になり、糖尿病だけでなく、がんや動脈硬化など万病のもとです。
⇒脂肪細胞はパンパンに膨らみ、増えて、炎症!
たとえ適正体重には至らなくても、太っている状態から減量できれば、これらの病気にならないようにできるのです。
今日は、減量で2型糖尿病から薬を使わずに離脱できた、という研究を紹介し、過体重や肥満から減量することの大切さを考えてみたいと思います。
減量すれば、薬なしで2型糖尿病の治療が可能
2型糖尿病は発症すると生涯治療が必要な慢性疾患である。
一般診療所などでの指導による集中的な減量で、2型糖尿病が寛解(2型糖尿病の診断基準以下に維持)できるか否かを評価した。
【研究方法】
●実施場所はスコットランド、 イギリス・タインサイド地方の一般診療所など9ヶ所。
●被検者をコンピュータで作成したリストにより、減量管理プログラム(介入グループ)とガイドラインに基づく治療(対照グループ)の2つの群に1:1にランダムに割り付けた。
●研究実施場所(タインサイド、スコットランド)と、被験者のリストのサイズ(5,700超とそれ以下)により層別化した。
●被検者、ケア担当者、アウトカムデータ収集研究アシスタントは、被験者がいずれの群に割り付けられたかを知り得たが、これらの割り付けは研究結果を解析する者には知らされなかった。
●研究開始前の6年間に2型糖尿病と診断された20~65歳の、BMIが 27~45、インスリン未使用の患者を登録した。
●介入グループは、抗糖尿病薬と降圧薬を使用中止し、825~853 kcal/日の半消化態栄養剤で3~5ヶ月間食事をとり、その後2~8週間で段階的に普通食を再開する長期的な減量プログラムを実行した。
●15kg以上の減量ができたか、糖尿病の寛解としてHbA1c<6.5%を維持できたかを評価した。
【研究の結果】
●2014年7月25日から2017年8月5日まで306人の被験者が研究に参加し、介入グループ157人、対照グループ149人に割り付けられた。
●12ヶ月時点で介入グループでは68人(46%)が糖尿病の寛解を達成し、対照グループでは6人(4%)が糖尿病の寛解を達成した。
●12ヶ月時点で15kg以上の減量 が成功したのは介入グループでは36人(24%)、対照グループでは0人 で統計学的に意味のある差だった(p< 0.0001)。
●糖尿病の寛解の成功は、体重増加した76名では0、0~5kgの減量で6/89人(7%)、5~10kgの減量では19/56人(34%)、10~15kgの減量で16/28人(57%)、15kg以上の減量では31/36人(86%)と減量の度合いが大きいほど糖尿病の寛解の成功率は高まった。
●介入グループでは 減量の平均は10.0kg(標準偏差 8.0)、対照グループでは 1.0kg(標準偏差3.7)だった。(群間補正差 -8.8 kg、95%信頼区間 -10.3 〜 -7.3 で統計学的に有意 p< 0.001)
●生活の質(QOL)を EuroQol 5 Dimensions visual analogue scaleで評価したところ、介入グループ では、試験開始時に比べて7.2ポイント(標準偏差21.3)改善、対照グループでは -2.9ポイントと (標準偏差15.5)悪化していた。
(群間補正差 6.4、95%信頼区間2.5〜10.3で統計学的に有意 p=0.0012)
●研究実施中、重大な有害な副作用は、介入グループで 7件/157人 (4%)、 対照グループ で2件/149人 (1%)に見られた。そのうち胆道疝痛、腹痛が同じ被検者で起こり、介入に関連した副作用である可能性があると見なされた。
●研究終了後に重大な副作用は起こらなかった。
【結論】
研究実施後12ヶ月時点で、被検者の半数が非糖尿病状態へ寛解し、抗糖尿病薬の使用を終了できた。
このような2型糖尿病の寛解が、(患者と)一般診療所などの目標である。
いかがでしょう?
糖尿病の方も、その予備軍の方も、減量をすれば、薬なしで、糖尿病から離脱できるのです。
15%の減量で糖尿病から離脱
この研究で注目すべきなのは、15kg以上の減量で86%が糖尿病から離脱できたということです。研究参加者の研究開始時点での体重が平均約100kgだったことから、おおよそ15%の減量に成功すればよいということになります。
仮に、BMIの値が大きい肥満の方でも、15%の減量を頑張れば、病気を遠ざけることができるのです。
例えば体重80kgの人は、12kgの減量、つまり68kgを目指して実現すればよいのです。
決して実現できない目標ではありませんね。
実際、「若いころはそのくらいの体重だった」と思う人も多いはずです。
いきなり15%の減量は無理!!って思う人も多いでしょう。
でも、この研究では、10~15kgの減量でも57%もの人が糖尿病から離脱できています。
15%の減量に届かなくても、ある程度の効果が得られると考えられます。
確かにダイエットは難しいので、いきなり15%体重を落とすことを目標にするのではなく、リバウンドしないような着実な減量を時間をかけて行うことでも、十分効果は期待できます。
諦めずにじっくり取り組みましょう。
⇒”週末にまとめて運動”でも死亡率は下がる!
例えば体重80kgの人は、12kgの減量、つまり68kgを目指して実現すればよいのです。
決して実現できない目標ではありませんね。
実際、「若いころはそのくらいの体重だった」と思う人も多いはずです。
いきなり15%の減量は無理!!って思う人も多いでしょう。
でも、この研究では、10~15kgの減量でも57%もの人が糖尿病から離脱できています。
15%の減量に届かなくても、ある程度の効果が得られると考えられます。
確かにダイエットは難しいので、いきなり15%体重を落とすことを目標にするのではなく、リバウンドしないような着実な減量を時間をかけて行うことでも、十分効果は期待できます。
諦めずにじっくり取り組みましょう。
⇒”週末にまとめて運動”でも死亡率は下がる!
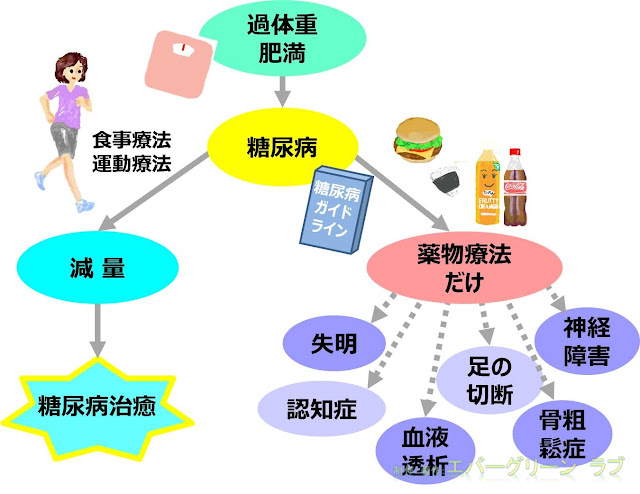
ガイドラインにしたがって薬を飲んでいるだけでは、糖尿病は治りません。
生活習慣を変えて、太っている場合は減量しなければ、いくら薬を飲んでも、血液透析や神経障害、認知症へと進んでいきます。
薬を飲む前にやるべきことがあることが分かりますね。
薬を飲む前にやるべきことがあることが分かりますね。
生活習慣病の薬は、あくまでも減量など生活習慣の改善の補助的な選択肢に過ぎません。
現在の生活習慣病の薬では、生活習慣病の進行を少しは遅らせることはできても、元の健康な身体に戻すことはできません。
薬を使わずに寛解(病気からの離脱)を目指すことが正しい治療目標です。
健診で検査値に問題を指摘されたからといって、病院でいきなり薬を処方してもらうのは考え直さなければなりませんね。
この研究からも明らかなように、糖尿病の薬や降圧薬など、生活習慣病の薬は、1度飲み始めたら止められないというのは間違いです。
医師や薬剤師などの医療従事者や、製薬企業の従業員の中には、「生活習慣病の薬は一生飲まなければならない」という科学的に誤った指導・情報提供をする方もいますが、そのような医療機関や薬は受診・使用しないほうが身のためです。
患者も医療従事者も、「薬を飲んでいれば大丈夫」という誤った認識を改めなければなりません。
この研究のように、良識のある病院・医院は、生活習慣病の治療では、いきなり薬を処方せずに、先ずは食事療法や運動療法を指導してくれるはずです。
現在の生活習慣病の薬では、生活習慣病の進行を少しは遅らせることはできても、元の健康な身体に戻すことはできません。
薬を使わずに寛解(病気からの離脱)を目指すことが正しい治療目標です。
健診で検査値に問題を指摘されたからといって、病院でいきなり薬を処方してもらうのは考え直さなければなりませんね。
この研究からも明らかなように、糖尿病の薬や降圧薬など、生活習慣病の薬は、1度飲み始めたら止められないというのは間違いです。
医師や薬剤師などの医療従事者や、製薬企業の従業員の中には、「生活習慣病の薬は一生飲まなければならない」という科学的に誤った指導・情報提供をする方もいますが、そのような医療機関や薬は受診・使用しないほうが身のためです。
患者も医療従事者も、「薬を飲んでいれば大丈夫」という誤った認識を改めなければなりません。
この研究のように、良識のある病院・医院は、生活習慣病の治療では、いきなり薬を処方せずに、先ずは食事療法や運動療法を指導してくれるはずです。
生活習慣病予備軍の方は、是非、まずこの方法を選んでください。
運動
運動・糖尿病については以下のコンテンツもどうぞ
運動